Le réflexe vomitif, également appelé réflexe nauséeux ou gag reflex en anglais, représente l’un des mécanismes de protection les plus primitifs et essentiels de l’organisme humain. Cette réaction neurologique complexe protège nos voies respiratoires et digestives contre l’intrusion d’objets ou substances potentiellement dangereuses. Bien que naturel et bénéfique dans la plupart des situations, ce réflexe peut parfois devenir problématique, particulièrement dans certains contextes médicaux ou lors de l’alimentation chez les jeunes enfants. Comprendre les mécanismes sous-jacents de cette réaction permet d’identifier les stratégies thérapeutiques appropriées pour gérer son hypersensibilité.
Anatomie et physiologie du réflexe nauséeux : mécanisme neurologique complexe
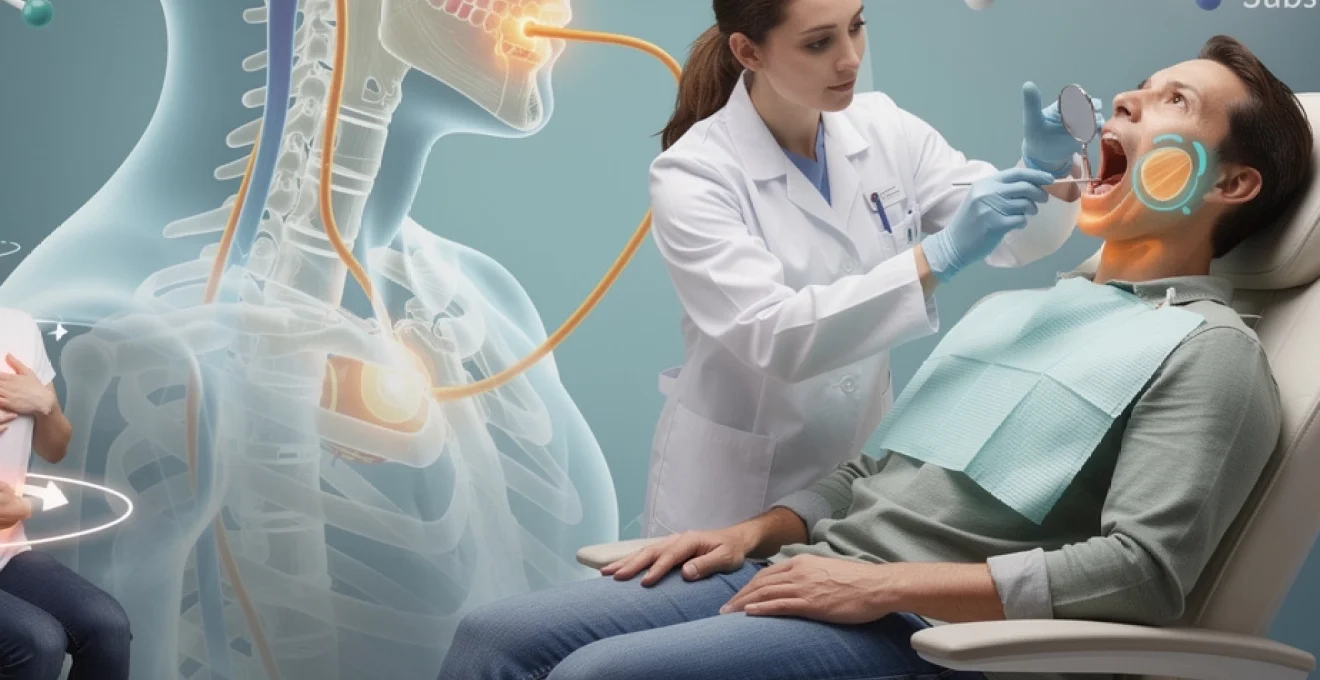
Le réflexe vomitif constitue un système de défense sophistiqué orchestré par plusieurs structures anatomiques interconnectées. Cette réaction implique une cascade d’événements neurophysiologiques précisément coordonnés, depuis la détection du stimulus jusqu’à la réponse motrice finale. L’activation de ce mécanisme résulte d’une intégration complexe entre les voies sensorielles périphériques et les centres de contrôle centraux.
Nerf vague et innervation parasympathique du pharynx
Le nerf vague, ou dixième nerf crânien, joue un rôle prépondérant dans la transmission des signaux sensoriels depuis les zones sensibles du pharynx vers le système nerveux central. Cette innervation parasympathique assure la communication bidirectionnelle entre les récepteurs locaux et les centres de traitement de l’information. Les fibres afférentes du nerf vague véhiculent les informations sensitives, tandis que les fibres efférentes coordonnent la réponse motrice adaptée.
L’architecture neuronale du nerf vague comprend plusieurs types de fibres spécialisées dans différentes modalités sensorielles. Les mécanorécepteurs détectent les variations de pression et les déformations tissulaires, tandis que les chémorécepteurs identifient la présence de substances chimiques irritantes. Cette diversité réceptorielle explique la variabilité des stimuli capables de déclencher le réflexe vomitif selon les individus.
Zones gâchettes anatomiques : piliers antérieurs, base de langue et voile du palais
Les zones gâchettes représentent les régions anatomiques particulièrement sensibles à la stimulation déclenchant le réflexe nauséeux. La base de la langue constitue l’une des zones les plus réactives, notamment sa partie postérieure où se concentrent de nombreux récepteurs sensoriels. Le voile du palais, structure mobile située à la jonction entre la cavité buccale et le pharynx, présente également une sensibilité marquée aux stimuli tactiles.
Les piliers antérieurs du voile du palais forment des replis muqueux riches en terminaisons nerveuses. Ces structures délimitent l’isthme oro-pharyngé et constituent des sentinelles anatomiques particulièrement efficaces. Leur position stratégique leur permet de détecter précocement la présence d’éléments étrangers susceptibles de compromettre l’intégrité des voies aéro-digestives supérieures.
Circuit réflexe bulbo-spinal et centre du vomissement médullaire
Le centre du vomissement médullaire, localisé dans le bulbe rachidien, coordonne l’ensemble des réponses motrices associées au réflexe nauséeux. Cette structure intègre les informations sensorielles péri
phériques issues des zones gâchettes ainsi que les signaux en provenance d’autres structures, comme l’oreille interne ou le tube digestif. Une fois le seuil d’activation atteint, il déclenche un programme moteur stéréotypé : ouverture de la bouche, contraction du diaphragme, de la paroi abdominale et des muscles pharyngés, élévation du larynx et fermeture de l’épiglotte. Ce schéma coordonné permet d’expulser le contenu oropharyngé ou gastrique tout en protégeant au maximum les voies respiratoires.
Ce circuit réflexe est dit bulbo-spinal car il implique non seulement le bulbe rachidien, mais aussi des relais médullaires et des motoneurones situés dans la moelle épinière cervicale et thoracique. Les informations afférentes convergent principalement vers le noyau du tractus solitaire (NTS), qui joue le rôle de « centre intégrateur ». De là, des projections excitatrices gagnent différents noyaux moteurs (noyau ambigu, noyau dorsal du vague, motoneurones phréniques) chargés d’orchestrer la réponse.
Neurotransmetteurs impliqués : sérotonine, dopamine et substance P
Sur le plan neurochimique, le réflexe vomitif repose sur l’action combinée de plusieurs neurotransmetteurs. La sérotonine (5-hydroxytryptamine, ou 5-HT) occupe une place centrale, en particulier via ses récepteurs 5‑HT3 présents sur les fibres vagales afférentes et au niveau du noyau du tractus solitaire. Lorsqu’elle est libérée en quantité importante, elle facilite la transmission du signal nauséeux et abaisse le seuil de déclenchement du réflexe.
La dopamine intervient également, notamment par l’intermédiaire des récepteurs D2 situés dans la zone gâchette chimioréceptrice (chemoreceptor trigger zone, CTZ) du plancher du quatrième ventricule. Cette zone, peu protégée par la barrière hémato-encéphalique, est particulièrement sensible à de nombreuses molécules circulantes (médicaments, toxines, métabolites). La substance P, enfin, agit sur les récepteurs NK1 et participe à l’amplification de la réponse au sein du centre du vomissement médullaire. C’est d’ailleurs sur ces différentes voies de signalisation (sérotoninergique, dopaminergique, neurokininergique) que reposent la plupart des médicaments antiémétiques modernes.
Facteurs déclencheurs et variations individuelles du réflexe vomitif
Si le réflexe nauséeux répond à une organisation neuroanatomique commune, son expression varie pourtant considérablement d’un individu à l’autre. Certaines personnes ne déclenchent que très rarement de haut-le-cœur, tandis que d’autres présentent un réflexe vomitif hyperactif au moindre stimulus. Cette variabilité s’explique par une combinaison de facteurs génétiques, hormonaux, pathologiques et iatrogènes. La sensibilité du réflexe peut également fluctuer au cours de la vie, en fonction du contexte médical, psychologique ou environnemental.
Hypersensibilité génétique et polymorphismes des récepteurs 5-HT3
Plusieurs travaux ont mis en évidence le rôle de facteurs génétiques dans la modulation du réflexe vomitif. En particulier, des polymorphismes affectant les récepteurs 5‑HT3 semblent associés à une sensibilité accrue aux nausées et vomissements, notamment dans le contexte de chimiothérapies ou d’anesthésies. Ces récepteurs ionotropes, présents sur les fibres vagales et dans le tronc cérébral, déterminent en partie l’intensité de la réponse à la sérotonine libérée lors d’une agression chimique ou mécanique.
Chez les personnes porteuses de certaines variantes génétiques, le seuil d’activation du réflexe peut être plus bas, ce qui explique pourquoi un geste médical standard (prise d’empreinte dentaire, introduction d’un abaisse-langue) déclenche chez elles un réflexe nauséeux disproportionné. À l’inverse, d’autres individus présentent un réflexe moins sensible, ce qui augmente paradoxalement le risque d’aspiration silencieuse en cas de troubles de la déglutition. Comprendre cette dimension génétique permet de mieux personnaliser la prise en charge, en ajustant par exemple les doses d’antiémétiques ou l’intensité des techniques de désensibilisation.
Influence hormonale : œstrogènes et modifications cycliques chez la femme
Les hormones sexuelles, et en particulier les œstrogènes, modulent également le réflexe vomitif. On sait par exemple que les nausées sont plus fréquentes en début de grossesse, période marquée par une élévation rapide des taux d’hCG et d’œstrogènes. De nombreuses femmes rapportent aussi des variations de leur sensibilité nauséeuse au fil du cycle menstruel, avec une exacerbation possible en phase lutéale ou lors de la prise de contraceptifs oraux.
Les mécanismes exacts restent encore débattus, mais il semble que les œstrogènes puissent agir à la fois sur la motricité digestive, sur la sensibilité des récepteurs 5‑HT3 et sur certains circuits centraux impliqués dans la perception du dégoût. Ces fluctuations hormonales expliquent qu’une patiente tolère parfaitement un soin dentaire à un moment donné, mais présente un réflexe nauséeux exacerbé quelques semaines plus tard, à contexte identique. En pratique clinique, il peut donc être utile de tenir compte de ces variations, par exemple en planifiant, lorsque c’est possible, certains gestes invasifs en dehors des périodes de plus grande vulnérabilité.
Pathologies associées : syndrome de sjögren et xerostomie
Certaines pathologies systémiques ou locales peuvent majorer le réflexe vomitif en modifiant l’environnement bucco-pharyngé. Le syndrome de Sjögren, caractérisé par une atteinte auto-immune des glandes exocrines, entraîne une sécheresse buccale (xérostomie) marquée. L’absence de salive perturbe la lubrification des muqueuses et altère la perception sensorielle des aliments, rendant chaque contact plus agressif et plus susceptible de déclencher un haut-le-cœur.
D’autres affections, comme les neuropathies périphériques, les atteintes neurologiques centrales (AVC, sclérose en plaques, maladie de Parkinson) ou certaines myopathies, modifient la coordination des muscles de la déglutition et du pharynx. Cette dyscoordination peut se traduire par une accumulation de bol alimentaire en arrière de la langue, ce qui stimule davantage les zones gâchettes et favorise l’émergence d’un réflexe nauséeux inadapté. La prise en charge de ce symptôme passe alors obligatoirement par le traitement de la pathologie sous-jacente et par une rééducation oro-faciale ciblée.
Médicaments aggravants : opioïdes, antidépresseurs tricycliques et antihistaminiques
Plusieurs classes médicamenteuses sont connues pour augmenter la survenue de nausées et de vomissements, soit en agissant directement sur le centre du vomissement, soit en modifiant la motricité digestive. Les opioïdes (morphine, codéine, tramadol, etc.) stimulent la zone gâchette chimioréceptrice via les récepteurs μ et ralentissent le transit intestinal, ce qui favorise la distension gastrique et la libération de sérotonine. Les antidépresseurs tricycliques et certains inhibiteurs de la recapture de la sérotonine peuvent, eux aussi, moduler les voies sérotoninergiques impliquées dans le réflexe vomitif.
Les antihistaminiques, en particulier ceux de première génération, interfèrent avec les systèmes histaminergiques et cholinergiques impliqués dans le contrôle de l’équilibre et de la nausée d’origine vestibulaire. Dans certains cas, l’association de plusieurs médicaments pro-nauséeux (par exemple opioïdes + antibiotiques) potentialise les effets et abaisse nettement le seuil de déclenchement du gag reflex. Pour les patients présentant déjà un réflexe vomitif hyperactif, il est donc crucial de réaliser un bilan médicamenteux complet et, lorsque c’est possible, d’adapter les traitements pour limiter cette charge émétisante.
Techniques de désensibilisation progressive en pratique clinique
Lorsque le réflexe vomitif devient invalidant – par exemple en odontologie, en ORL ou chez les patients présentant un trouble de l’oralité – des techniques de désensibilisation progressive peuvent être mises en place. L’objectif n’est pas de supprimer complètement ce mécanisme de protection, mais d’en augmenter le seuil et d’en réduire l’hyperréactivité. Ces approches, inspirées à la fois de la rééducation neuromusculaire et des thérapies comportementales, reposent sur l’exposition contrôlée aux stimuli, le renforcement de stratégies de coping et la reprogrammation des réponses automatiques.
Protocole de janda et exposition graduelle aux stimuli
Parmi les méthodes les plus documentées figure le protocole de Janda, utilisé notamment en odontologie pour atténuer le réflexe nauséeux pendant les soins. Ce protocole repose sur une exposition graduelle des zones gâchettes à des stimuli tactiles, en commençant par les régions les moins sensibles (lèvres, pointe de la langue) pour progresser vers les zones plus postérieures (base de langue, voile du palais). L’utilisation d’un coton-tige, d’une brosse souple ou même du doigt ganté permet de contrôler finement la pression et la durée de la stimulation.
Concrètement, le patient est invité à reproduire ces exercices quotidiennement à domicile, en respectant une progression soigneusement définie avec le praticien. Chaque étape n’est franchie que lorsque le contact ne déclenche plus ou peu de haut-le-cœur. Cette démarche s’apparente à l’entraînement d’un réflexe musculaire : plus on l’expose de manière contrôlée, plus le système nerveux apprend à nuancer sa réponse. Chez l’enfant, des jeux de « chatouilles dans la bouche » ou l’utilisation de jouets de dentition texturés peuvent remplir un rôle similaire, à condition d’être réalisés sous surveillance et sans contrainte.
Thérapie comportementale cognitive appliquée au réflexe nauséeux
Le réflexe vomitif n’est pas uniquement un phénomène mécanique : il est fortement influencé par les émotions, les attentes et les expériences passées. Qui n’a jamais ressenti un haut-le-cœur rien qu’en repensant à un aliment qui l’a fait vomir auparavant ? La thérapie comportementale et cognitive (TCC) propose des outils pour agir sur cette dimension psychologique, en identifiant les pensées automatiques anxiogènes (« je vais forcément vomir », « je vais m’étouffer ») et en les remplaçant par des cognitions plus réalistes et apaisantes.
En pratique, le thérapeute combine souvent restructuration cognitive, exposition in vivo (par exemple porter progressivement des objets en bouche, simuler un soin dentaire) et techniques de relaxation. L’objectif est double : diminuer l’anxiété anticipatoire qui amplifie le réflexe nauséeux, et renforcer le sentiment de contrôle du patient sur ses réactions corporelles. Chez certains adultes présentant un réflexe hyper-nauséeux ancien, une prise en charge de type TCC, sur quelques séances ciblées, peut transformer considérablement la tolérance aux soins bucco-dentaires ou aux explorations ORL.
Technique de respiration diaphragmatique et contrôle vagal
La respiration diaphragmatique constitue un outil simple et puissant pour moduler le tonus du nerf vague et, par ricochet, la réactivité du centre du vomissement. En inspirant lentement par le nez, en gonflant le ventre, puis en expirant de façon prolongée par la bouche, nous activons la branche parasympathique du système nerveux autonome. Ce « frein vagal » favorise un état de calme physiologique, diminue la fréquence cardiaque et peut atténuer l’intensité des nausées.
Dans le cadre du réflexe vomitif, on apprend au patient à synchroniser cette respiration avec les moments à risque : pose d’un miroir dentaire, introduction d’un endoscope, brossage de la partie postérieure de la langue, etc. Le fait de se concentrer sur le mouvement du diaphragme et sur le rythme respiratoire agit comme une ancre, qui limite l’escalade des sensations désagréables. Chez certains patients, quelques minutes d’entraînement quotidien suffisent pour qu’ils puissent ensuite mobiliser spontanément cette technique en situation réelle, un peu comme un musicien qui retrouve automatiquement ses gammes.
Distraction cognitive et méthodes de focalisation attentionnelle
Les techniques de distraction cognitive cherchent à détourner l’attention du patient des sensations orales ou pharyngées susceptibles de déclencher le réflexe nauséeux. Il peut s’agir d’écouter de la musique, de regarder une vidéo, de compter mentalement à rebours ou de se concentrer sur une tâche sensorielle alternative (frotter ses doigts, contracter ses orteils). Plus l’attention est absorbée par un autre canal, moins le cerveau « amplifie » les signaux en provenance des zones gâchettes.
Dans le contexte des soins dentaires ou ORL, certains praticiens utilisent des lunettes de réalité virtuelle, des écrans au plafond ou des exercices de visualisation guidée (« imaginez que vous êtes à la mer, concentrez-vous sur le bruit des vagues »). Cela peut paraître anecdotique, mais de nombreuses études en psychoneurobiologie confirment l’impact de l’attention sur la perception des sensations corporelles. En apprenant à focaliser son esprit ailleurs, le patient reprend peu à peu la main sur un réflexe qui lui semblait jusque-là incontrôlable.
Approches pharmacologiques et interventions médicales spécialisées
Lorsque les mesures non médicamenteuses restent insuffisantes, certaines approches pharmacologiques peuvent être envisagées pour moduler le réflexe vomitif, en particulier dans les situations à fort enjeu (chimiothérapie, anesthésie, explorations endoscopiques). Les antiémétiques constituent la première ligne de traitement. Parmi eux, les antagonistes des récepteurs 5‑HT3 (ondansétron, granisétron) bloquent l’action de la sérotonine sur les voies vagales afférentes et sur le noyau du tractus solitaire. Les antagonistes dopaminergiques (métoclopramide, dompéridone) ciblent principalement la zone gâchette chimioréceptrice.
Dans les cas de nausées réfractaires ou de réflexe vomitif particulièrement invalidant, les antagonistes des récepteurs NK1 (aprépitant, fosaprépitant) peuvent être associés aux traitements précédents. Ils bloquent l’action de la substance P au niveau du centre du vomissement médullaire et réduisent ainsi la probabilité de déclenchement du réflexe. Des antihistaminiques H1 (diménhydrinate, méclozine) ou des anticholinergiques (scopolamine) sont plutôt utilisés lorsque la composante vestibulaire est prédominante, comme dans le mal des transports.
Dans des situations très ciblées, notamment en odontologie, certaines équipes ont recours à des anesthésies locales ou topiques des zones gâchettes (sprays anesthésiants au niveau du voile du palais, gels sur la base de la langue). Cette approche doit toutefois être maniée avec prudence : en anesthésiant les zones protectrices, on réduit temporairement la capacité du patient à percevoir un corps étranger et à déclencher un réflexe de défense. Elle ne doit donc être réservée qu’à des praticiens expérimentés, dans un cadre sécurisé, et idéalement associée à des stratégies de désensibilisation à plus long terme.
Enfin, chez certains patients présentant un hyperréflexe nauséeux d’origine anxieuse majeure, une prise en charge conjointe avec un psychiatre peut être utile. Des anxiolytiques de courte durée d’action ou, plus rarement, une sédation légère peuvent être envisagés pour des procédures ponctuelles. L’objectif reste cependant de limiter au maximum la dépendance à ces molécules et de privilégier, dès que possible, les approches éducatives et rééducatives.
Applications pratiques en odontologie et médecine ORL
En cabinet dentaire comme en consultation ORL, le réflexe vomitif hyperactif constitue un défi quotidien. Il peut compliquer des gestes pourtant simples, comme la prise d’empreintes, la pose d’un cliché radiographique rétro-pharyngé, l’examen du voile du palais ou la réalisation d’une fibroscopie nasale. Pour le praticien, apprendre à gérer ce réflexe, c’est à la fois gagner en confort de travail et améliorer considérablement l’expérience du patient.
En odontologie, plusieurs adaptations techniques permettent de réduire la stimulation des zones gâchettes : choix de plateaux d’empreinte plus petits, utilisation de matériaux à prise rapide, travail en position légèrement redressée plutôt qu’en décubitus strict, aspiration efficace des excès de matériau. Certains chirurgiens-dentistes optent pour les empreintes numériques, réalisées à l’aide d’une caméra intra-orale moins invasive que les porte-empreintes traditionnels. L’explication préalable des étapes du soin, couplée à des techniques de respiration ou de distraction, contribue aussi à diminuer l’anxiété anticipatoire du patient.
En ORL, la question se pose notamment lors des laryngoscopies, des fibroscopies ou des examens endobuccaux approfondis. Là encore, une approche progressive, avec une anesthésie locale soigneusement dosée et une information claire du patient, permet souvent de limiter les réactions nauséeuses. Chez l’enfant, le jeu et la mise en scène (montrer le matériel, examiner d’abord une peluche, laisser l’enfant toucher l’instrument) peuvent transformer un acte potentiellement traumatisant en expérience plus ludique et acceptable. Au-delà de la technique, c’est la relation de confiance qui atténue le mieux le réflexe vomitif, car elle diminue la tension globale du patient.
Prévention et gestion à long terme du réflexe vomitif pathologique
Prévenir l’installation d’un réflexe vomitif pathologique, c’est d’abord respecter le rythme de chacun dans son exposition aux stimuli oraux et pharyngés. Chez le nourrisson et le jeune enfant, l’introduction progressive des textures, le laisser-faire contrôlé (permettre à l’enfant de porter les aliments à la bouche à son rythme) et l’absence de contrainte excessive jouent un rôle clé. Plus le bébé explore différentes consistances dans un contexte serein, plus son système nerveux apprend à moduler le réflexe nauséeux sans basculer dans l’hyperréactivité.
Chez l’adulte, la prévention passe par une bonne hygiène bucco-dentaire (brossage régulier de la langue et des zones postérieures, qui participe à la désensibilisation), par la prise en charge précoce des troubles anxieux et par l’adaptation des traitements médicamenteux lorsque ceux-ci augmentent les nausées. Il peut être utile, par exemple, d’aborder le sujet du réflexe vomitif dès la première consultation dentaire, afin de mettre en place des stratégies personnalisées avant qu’une mauvaise expérience ne vienne renforcer la boucle « stress – haut-le-cœur – évitement ».
Pour les personnes déjà confrontées à un hyperréflexe nauséeux ancien, la gestion à long terme repose sur un plan d’action multidimensionnel : exercices de désensibilisation réguliers, entraînement respiratoire, éventuelle TCC, et coordination entre les différents professionnels impliqués (dentiste, ORL, orthophoniste, psychologue, médecin traitant). L’idée est de traiter le réflexe vomitif comme on traiterait toute autre hyperréactivité corporelle, par un mélange de compréhension, de patience et de répétition. Avec le temps, beaucoup de patients constatent une amélioration significative, parfois au point d’oublier qu’ils redoutaient autrefois le simple contact d’une cuillère un peu trop en arrière dans la bouche.
En fin de compte, le réflexe vomitif reste un allié précieux, témoin de l’extraordinaire capacité de notre organisme à se protéger. Lorsqu’il se dérègle, l’objectif n’est pas de le faire taire, mais de le rééduquer, pour qu’il retrouve sa juste place : celle d’un garde du corps vigilant, mais capable de faire la différence entre un vrai danger et un simple examen médical.