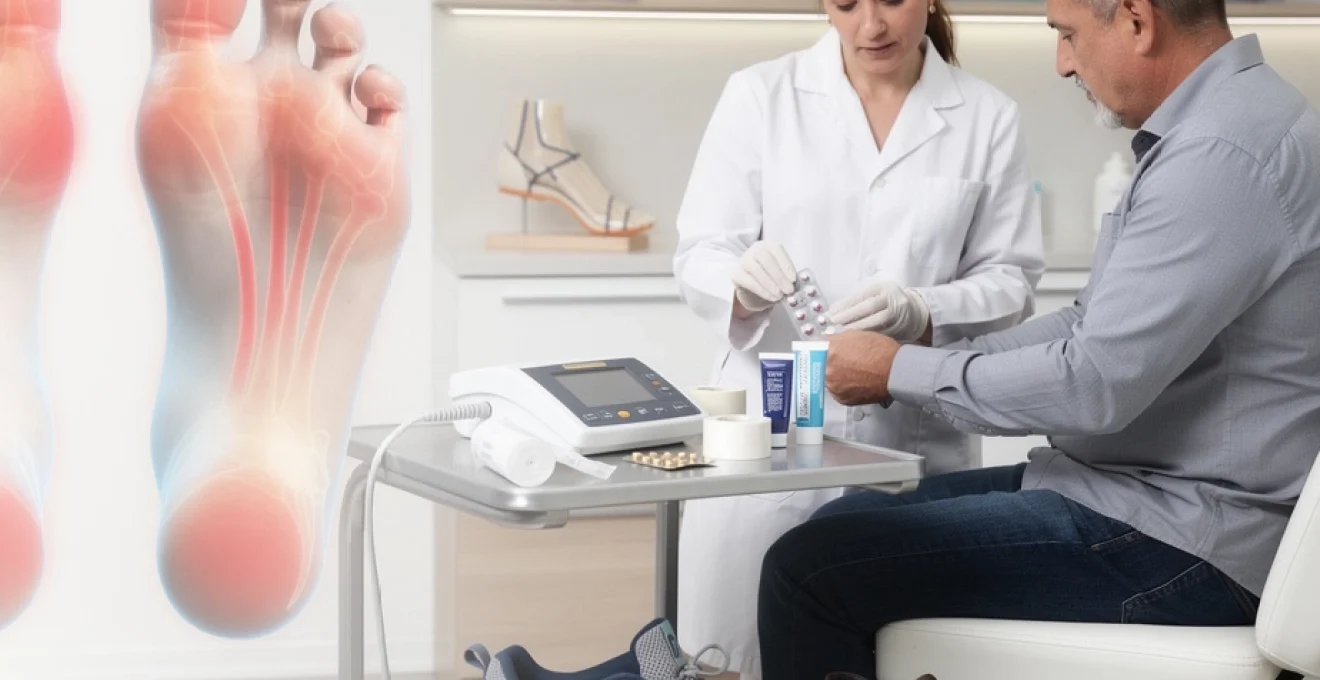
Les sensations de brûlure plantaire affectent près de 15% de la population adulte, transformant les gestes quotidiens les plus simples en véritable calvaire. Cette pathologie, souvent sous-estimée, peut considérablement altérer la qualité de vie et limiter l’autonomie des personnes qui en souffrent. Bien plus qu’un simple inconfort passager, les pieds échauffés constituent un véritable syndrome médical nécessitant une approche diagnostique rigoureuse et un traitement adapté.
La complexité de cette affection réside dans la multiplicité de ses origines : des troubles neurologiques aux facteurs mécaniques, en passant par les dysfonctionnements vasculaires. Comprendre ces mécanismes permet d’orienter vers des solutions thérapeutiques personnalisées et efficaces. Les avancées récentes en neurologie périphérique et en podologie offrent aujourd’hui des perspectives prometteuses pour soulager durablement ces symptômes débilitants.
Étiologie médicale des sensations de chaleur plantaire : diagnostic différentiel
L’approche diagnostique des pieds échauffés requiert une analyse méthodique des différentes étiologies possibles. Cette démarche systématique permet d’identifier précisément l’origine des symptômes et d’adapter le traitement en conséquence. Les mécanismes physiopathologiques sous-jacents varient considérablement selon la cause primaire, nécessitant des investigations spécialisées pour établir un diagnostic différentiel précis.
Neuropathie diabétique périphérique et dysfonctionnement des fibres C
La neuropathie diabétique représente la cause la plus fréquente des sensations de brûlure plantaire, touchant environ 50% des patients diabétiques après 15 ans d’évolution de leur maladie. Cette complication résulte de l’hyperglycémie chronique qui endommage progressivement les fibres nerveuses de petit calibre, responsables de la transmission des sensations thermiques et douloureuses.
Les fibres C non myélinisées sont particulièrement vulnérables aux fluctuations glycémiques répétées. Leur altération provoque une transmission aberrante des signaux nociceptifs, créant des sensations de brûlure intense même en l’absence de stimuli thermiques réels. Cette dysfonction neuropathique s’accompagne souvent d’allodynie, où un simple contact léger déclenche une douleur disproportionnée.
Syndrome des pieds brûlants de gopalan : mécanismes physiopathologiques
Décrit pour la première fois en 1946, le syndrome de Gopalan se caractérise par des sensations de brûlure nocturne intense localisées principalement à la plante des pieds. Cette pathologie, initialement associée à des carences nutritionnelles sévères, présente des mécanismes complexes impliquant une dysrégulation de la microcirculation plantaire et une altération de la thermorégulation locale.
Les recherches récentes suggèrent une implication des neuropeptides vasoactifs dans la genèse de ce syndrome. La substance P et le peptide lié au gène de la calcitonine (CGRP) joueraient un rôle crucial dans l’amplification des signaux douloureux et la vasodilatation excessive observée chez ces patients. Cette neuroinflammation locale explique l’intensification nocturne des symptômes, période durant laquelle les mécanismes de contrôle descendant de la douleur sont naturellement diminués.
Érythromélalgie primaire et secondaire : critères diagnostiques
L’érythromélalgie constit
ue une entité vasculoneurogénique rare, mais importante à reconnaître dans le diagnostic différentiel des pieds échauffés. Elle se manifeste par une triade caractéristique : érythème (rougeur marquée), chaleur et douleur brûlante des extrémités, aggravés par la chaleur et le port de chaussures fermées, et soulagés par le froid ou l’élévation des membres.
On distingue une forme primaire, souvent liée à une mutation du canal sodique SCN9A, et des formes secondaires, associées notamment aux syndromes myéloprolifératifs (polyglobulie de Vaquez, thrombocytémie essentielle), à certaines connectivites ou à la prise de médicaments (dihydropyridines, bromocriptine). Les critères diagnostiques reposent sur l’examen clinique, l’anamnèse détaillée et, si besoin, sur des examens complémentaires (bilan hématologique, test de provocation par la chaleur, capillaroscopie). L’absence de réponse aux traitements classiques des neuropathies périphériques doit faire évoquer cette pathologie.
Neuropathie des petites fibres idiopathique : évaluation neurologique
La neuropathie des petites fibres (NPF) correspond à une atteinte sélective des fibres nerveuses fines, amyéliniques (C) et faiblement myélinisées (Aδ), impliquées dans la perception de la douleur et de la température. Dans de nombreux cas, aucune cause précise n’est identifiée, on parle alors de neuropathie des petites fibres idiopathique, mais le tableau clinique reste très évocateur : brûlures plantaires, picotements, sensations de chaleur ou de froid paradoxales, souvent prédominant la nuit.
Le bilan neurologique inclut généralement un examen clinique complet, des tests neurophysiologiques standards parfois normaux (l’atteinte des petites fibres échappant à l’électroneuromyogramme classique), et, de plus en plus, une biopsie cutanée avec quantification de la densité des fibres nerveuses intraépidermiques. Des tests de sensibilité thermique ou de sudation peuvent également être réalisés. Pour le patient qui ressent des pieds qui brûlent sans lésion apparente, cette approche permet d’objectiver la souffrance nerveuse et d’orienter la prise en charge.
Facteurs biomécaniques et environnementaux déclenchant l’hyperthermie plantaire
Au-delà des causes strictement médicales, de nombreux patients présentent des pieds échauffés en raison de contraintes mécaniques et environnementales. Dans ces situations, la plante du pied devient le siège d’une véritable « surchauffe » liée aux frottements, à la pression excessive et à une mauvaise évacuation de la chaleur et de l’humidité. Identifier ces facteurs permet souvent d’obtenir une amélioration rapide par des mesures simples de podologie et de chaussage.
Les facteurs biomécaniques (déformations du pied, hyperpronation, surcharge pondérale) modifient la répartition des appuis et peuvent comprimer certains nerfs plantaires. Les facteurs environnementaux (chaussures inadaptées, matériaux synthétiques, activité physique intense) agissent comme un effet « serre » autour du pied, augmentant la température locale et la sudation. C’est l’interaction de ces éléments qui déclenche, puis entretient, l’hyperthermie plantaire.
Hyperpronation du pied et compression du nerf plantaire médial
L’hyperpronation correspond à un affaissement excessif de la voûte plantaire et à un basculement du pied vers l’intérieur lors de la marche. Ce défaut d’alignement augmente les contraintes sur la face médiale du pied et peut entraîner une compression chronique du nerf plantaire médial, parfois décrite comme un équivalent de « syndrome du canal tarsien partiel ». Le patient décrit alors une brûlure localisée à la voûte plantaire interne, majorée à la marche prolongée ou en position debout statique.
Cette situation est fréquente chez les coureurs, les personnes en surpoids ou celles qui travaillent longtemps debout sur sol dur. À la longue, la combinaison de microtraumatismes répétés et de compression nerveuse provoque une inflammation locale et une hypersensibilisation des fibres nociceptives. Un examen podologique avec analyse de la marche (baropodométrie, observation de l’empreinte plantaire) permet de confirmer l’hyperpronation et de proposer des orthèses plantaires correctrices afin de réduire les contraintes mécaniques et la sensation de brûlure.
Chaussures inadaptées : coefficient de transfert thermique et ventilation
Le choix des chaussures joue un rôle central dans l’apparition des pieds qui chauffent. Un modèle trop étroit, avec une semelle fine et peu amortissante, augmente les points de pression et les frottements, tandis qu’un matériau peu respirant élève la température interne de la chaussure. On parle alors de coefficient de transfert thermique défavorable : la chaleur produite par le pied lors de la marche n’est ni dissipée ni ventilée correctement.
Les chaussures en matières synthétiques rigides, sans perforations ni doublure respirante, peuvent ainsi créer un véritable « effet four » pour les pieds. À l’inverse, les matériaux naturels (cuir, textiles techniques respirants) et les semelles avec canaux de ventilation améliorent l’évacuation de la chaleur et de la transpiration. Pour un patient sujet à des pieds échauffés récurrents, il est souvent pertinent de revoir sa garde-robe de chaussures : privilégier des modèles à large boîte à orteils, semelle intermédiaire amortissante et tige aérée constitue une étape clé pour réduire les brûlures plantaires.
Activité physique intensive et thermorégulation défaillante
Course à pied, randonnée, sports de montagne ou simples longues marches en ville : toutes ces activités augmentent la production de chaleur au niveau des pieds. Normalement, la thermorégulation plantaire permet de dissiper cette chaleur grâce à la circulation sanguine et à la sudation contrôlée. Cependant, en cas de chaussures inadaptées, de chaussettes non respirantes ou de pauses insuffisantes, ce système de refroidissement est débordé.
Le résultat ? Une sensation de brûlure sous la voûte plantaire, parfois accompagnée de rougeur, de cloques et d’irritations cutanées. Chez le sportif, la répétition de ces épisodes peut conduire à des microtraumatismes nerveux et à une douleur chronique. Adapter la fréquence des entraînements, alterner les surfaces de course, choisir des chaussettes techniques anti-ampoules et intégrer des phases de récupération avec refroidissement local (bain frais, cryothérapie) sont des stratégies simples pour restaurer une thermorégulation efficace des pieds.
Matériaux synthétiques et rétention d’humidité podologique
Les matériaux synthétiques de certaines chaussures et chaussettes présentent une faible perméabilité à la vapeur d’eau. La transpiration, au lieu de s’évaporer, reste piégée au contact de la peau, créant un environnement chaud et humide, idéal pour les irritations et les mycoses. Cette rétention d’humidité podologique amplifie la sensation de pieds échauffés, un peu comme si l’on gardait les pieds dans une « serre tropicale » toute la journée.
Le choix de chaussettes en fibres techniques respirantes (polyester technique, laine mérinos) ou en coton majoritaire, associées à des chaussures bien ventilées, contribue à rompre ce cercle vicieux chaleur-humidité. Il est également recommandé d’alterner les paires de chaussures d’un jour sur l’autre pour permettre un séchage complet, et d’utiliser au besoin des poudres absorbantes antifongiques. Une bonne gestion de l’humidité réduit non seulement la sensation de brûlure, mais aussi le risque d’infections fongiques responsables de démangeaisons et de douleurs supplémentaires.
Pharmacothérapie ciblée pour le traitement des pieds échauffés chroniques
Lorsque les pieds échauffés s’inscrivent dans un contexte chronique, lié notamment à une neuropathie périphérique ou à une pathologie vasculaire, les simples mesures mécaniques ne suffisent plus. Une pharmacothérapie ciblée devient alors nécessaire pour moduler la transmission de la douleur et réduire les décharges nerveuses anormales responsables de la sensation de brûlure. Ces traitements, issus de la neurologie de la douleur, doivent être adaptés individuellement, en tenant compte des comorbidités et de la tolérance du patient.
On distingue classiquement les traitements systémiques (prises par voie orale) qui agissent sur l’ensemble du système nerveux périphérique, et les traitements topiques (appliqués localement) qui permettent de cibler directement la zone plantaire douloureuse. L’objectif n’est pas toujours de faire disparaître totalement la douleur, mais de la ramener à un niveau compatible avec une vie quotidienne confortable et un sommeil de qualité.
Gabapentine et prégabaline : posologie optimale en neurologie périphérique
La gabapentine et la prégabaline appartiennent à la classe des antiépileptiques gabapentinoïdes, largement utilisés dans le traitement des douleurs neuropathiques, notamment celles liées au diabète ou à la neuropathie des petites fibres. Leur mécanisme d’action repose sur la modulation des canaux calciques voltage-dépendants, réduisant ainsi la libération de neurotransmetteurs excitateurs impliqués dans la transmission de la douleur.
La posologie doit être augmentée progressivement pour limiter les effets indésirables (somnolence, vertiges). À titre indicatif, la gabapentine est souvent débutée à 300 mg le soir, puis titrée jusqu’à 900–1800 mg/jour en plusieurs prises, selon l’efficacité et la tolérance. La prégabaline, plus puissante, est généralement prescrite entre 150 et 300 mg/jour, parfois jusqu’à 600 mg/jour chez certains patients. Ces molécules ne doivent être instaurées que sur avis médical, avec une surveillance régulière, en particulier chez les sujets âgés ou insuffisants rénaux.
Capsaïcine topique 0,075% : protocole d’application dermatologique
La capsaïcine est le principe actif piquant du piment, utilisé en dermatologie à faible concentration pour traiter certaines douleurs neuropathiques localisées, dont les brûlures plantaires. Appliquée sur la peau, elle provoque d’abord une sensation de chaleur ou de picotement, puis induit une déplétion de la substance P dans les terminaisons nerveuses, diminuant à terme la transmission de la douleur.
Les crèmes à 0,075% de capsaïcine s’appliquent généralement 3 à 4 fois par jour sur les zones douloureuses, en couche fine, en évitant les plaies ouvertes et les zones irritées. Le soulagement n’est pas immédiat : il apparaît souvent après 1 à 2 semaines d’utilisation régulière, et se stabilise au bout d’environ 4 semaines. Il est essentiel de se laver soigneusement les mains après application pour éviter tout contact avec les yeux ou les muqueuses. Ce protocole, bien que parfois inconfortable au début, peut apporter un bénéfice significatif dans les pieds échauffés d’origine neuropathique.
Lidocaïne transdermique 5% : efficacité en anesthésie locale
La lidocaïne est un anesthésique local qui, sous forme de patchs transdermiques à 5%, permet de cibler des zones douloureuses bien délimitées, comme la plante des pieds ou le bord latéral du pied. En bloquant les canaux sodiques des fibres nerveuses périphériques, elle réduit la conduction des signaux douloureux sans provoquer d’engourdissement complet du pied.
Le patch est généralement appliqué sur la zone douloureuse pendant 12 heures, suivi d’une période de 12 heures sans patch, afin de limiter le risque d’irritation cutanée et de résorption systémique. Cette alternance jour/nuit peut être ajustée selon les besoins (par exemple, privilégier l’application en soirée si la brûlure plantaire est surtout nocturne). La lidocaïne topique est particulièrement intéressante pour les patients qui ne tolèrent pas bien les traitements oraux ou qui présentent des contre-indications médicamenteuses multiples.
Duloxétine et amitriptyline : modulateurs sérotoninergiques en podologie
La duloxétine (inhibiteur de la recapture de la sérotonine et de la noradrénaline) et l’amitriptyline (antidépresseur tricyclique) sont des antidépresseurs à visée antalgiques, dont l’efficacité dans les douleurs neuropathiques plantaires est bien documentée. Leur action ne se limite pas à l’humeur : en augmentant les concentrations de sérotonine et de noradrénaline dans les voies descendantes de contrôle de la douleur, ils renforcent les mécanismes naturels d’inhibition nociceptive.
La duloxétine est souvent initiée à 30 mg/jour puis augmentée à 60 mg/jour, dose la plus fréquemment utilisée dans la neuropathie diabétique. L’amitriptyline, quant à elle, est débutée à très faible dose (10–25 mg le soir), puis progressivement augmentée jusqu’à 75 mg/jour selon la réponse. Une surveillance médicale est nécessaire en raison des effets secondaires possibles (sécheresse buccale, somnolence, troubles cardiovasculaires pour l’amitriptyline). Pour certaines personnes souffrant de pieds brûlants chroniques, ces molécules constituent une option efficace lorsque les autres traitements restent insuffisants.
Interventions podologiques spécialisées et orthèses correctrices
Lorsque les pieds échauffés sont liés à des troubles de statique ou de dynamique du pied, les interventions podologiques jouent un rôle central. L’objectif est alors de corriger la biomécanique, de redistribuer les pressions plantaires et de diminuer les zones de surchauffe dues aux frottements répétés. Une prise en charge podologique bien conduite peut transformer le quotidien de patients qui, jusque-là, ne trouvaient un soulagement que temporaire.
Le podologue ou l’orthésiste réalise un examen clinique complet, souvent complété par une analyse de la marche et de la course sur plateforme de pression. À partir de ces données, il propose des orthèses plantaires sur mesure, des modifications de chaussage et, si nécessaire, de petites interventions comme l’évidement de zones d’hyperpression ou la pose de coussinets de décharge. Ces dispositifs visent à apporter à la fois un soutien structurel et une protection thermique.
Les orthèses plantaires (semelles orthopédiques) peuvent être conçues en matériaux plus ou moins denses, avec des zones d’amorti ciblées sous les têtes métatarsiennes, la voûte plantaire ou le talon. Pour les pieds qui brûlent, on privilégie souvent des matériaux à mémoire de forme et des revêtements respirants, capables de limiter la montée en température locale. Des coussinets plantaires en gel ou en mousse viscoélastique peuvent être ajoutés pour répartir la charge et réduire les points de friction.
Dans certains cas, des dispositifs complémentaires sont proposés : talonnettes, cales de correction de l’hyperpronation, manchons ou bas de compression pour améliorer le retour veineux. L’éducation du patient fait partie intégrante de l’intervention : apprendre à choisir des chaussures adaptées, à renouveler ses semelles quand elles sont usées, à alterner les paires selon l’activité, sont autant de leviers pour maintenir dans le temps les bénéfices obtenus.
Thérapies alternatives complémentaires : cryothérapie et techniques de refroidissement
En complément des traitements médicaux et podologiques, de nombreuses personnes trouvent un soulagement notable grâce à des techniques de refroidissement ciblées. La cryothérapie locale, lorsqu’elle est utilisée correctement, permet de réduire la vasodilatation, de calmer l’inflammation et de diminuer temporairement la conduction des fibres nerveuses responsables de la brûlure plantaire. Elle constitue ainsi un outil intéressant, notamment en fin de journée ou après un effort prolongé.
Les bains de pieds à l’eau fraîche (et non glacée) pendant 10 à 15 minutes, l’utilisation de poches de gel réfrigérées enveloppées dans un linge fin ou encore des dispositifs de chaussons réfrigérants sont autant d’options accessibles à domicile. L’alternance chaud/froid, sous contrôle, peut aussi améliorer la microcirculation et la sensation de jambes lourdes, tout en apaisant les pieds qui chauffent. Vous avez déjà remarqué comme un simple bain frais peut « éteindre » la sensation de brasier dans vos pieds après une longue journée debout ? C’est précisément ce principe qui est exploité.
Il convient toutefois de rester prudent : des applications de froid trop prolongées ou directes (glace en contact direct avec la peau) peuvent provoquer des engelures ou des lésions cutanées, en particulier chez les personnes diabétiques ou présentant des troubles de la sensibilité. L’idéal est de respecter des séances courtes et répétées, et de toujours interposer un tissu entre la source de froid et la peau. Combinées à des massages doux avec des gels rafraîchissants (menthol, camphre, extraits de vigne rouge ou de marron d’Inde), ces techniques de refroidissement s’intègrent parfaitement dans une routine quotidienne de soins des pieds échauffés.
Prévention à long terme et modifications du mode de vie podologique
La prévention des pieds échauffés s’inscrit dans une démarche globale de hygiène de vie podologique. Plutôt que d’intervenir uniquement lorsque la brûlure plantaire devient insupportable, il est plus efficace d’adopter dès maintenant des habitudes protectrices. En agissant sur votre poids, votre activité physique, votre chaussage et votre hygiène des pieds, vous pouvez réduire significativement la fréquence et l’intensité des épisodes de chaleur plantaire.
Sur le plan général, le maintien d’un poids de forme limite la pression exercée sur les articulations et les tissus plantaires. Une activité physique régulière mais adaptée (marche, vélo, natation) favorise une bonne circulation sanguine sans surcharger les pieds. Côté alimentation, une diète équilibrée, riche en vitamines du groupe B, en acides gras oméga-3 et pauvre en sucres raffinés contribue à la santé nerveuse et vasculaire, réduisant ainsi le risque de neuropathie et de syndrome des pieds brûlants.
- Adopter des chaussures de qualité, adaptées à la morphologie de votre pied, en privilégiant des matériaux respirants et une bonne largeur à l’avant-pied.
- Entretenir une hygiène irréprochable des pieds : lavage quotidien, séchage minutieux entre les orteils, hydratation régulière avec une crème spécifique pour éviter les fissures et les irritations.
- Alterner les paires de chaussures, changer de chaussettes au cours de la journée en cas de transpiration excessive, et utiliser si besoin des poudres absorbantes ou des sprays rafraîchissants.
- Consulter sans tarder un professionnel de santé (médecin, podologue, neurologue) en cas de brûlures plantaires persistantes, de picotements, d’engourdissements ou de plaies qui cicatrisent mal.
En définitive, les pieds échauffés ne doivent jamais être banalisés. Qu’ils soient le reflet d’un simple problème de chaussage ou le signe d’une pathologie sous-jacente plus complexe, ils justifient une attention particulière. En combinant évaluation médicale rigoureuse, corrections biomécaniques, traitement pharmacologique ciblé et mesures de prévention quotidiennes, il est possible, dans la grande majorité des cas, de retrouver un confort de marche durable et de mettre fin à cette sensation de brûlure qui gâche le quotidien.